
メトロ・メディカル・インフォメーション、ちぢめてMMI。月イチ更新で患者さんや医療機関、施設のスタッフにちょっと役立つ薬の情報をお届けします。
花粉症の季節。つらい症状に対して、なるべく効果のある薬を服用したいですよね。
どの薬がいいんだろう。そう思って調べたときにSNSなどで抗ヒスタミン薬”強さランキング・マッピング”が拡散されているのを見たことのある人もいると思います。一見、わかりやすくて薬選びの参考になりそうですが、それらには多くの場合で不正確な情報が含まれていることをご存じでしょうか?
え、そうなの? と思った方はぜひ本文をチェックしてみてください。
MMI3月号は花粉症と薬について。
2026年の大量飛散シーズンを前に、正しい知識で薬を選ぶための情報をお届けします。
2026年の花粉飛散予測 ― 今年は特に注意が必要?
2026年春のスギ・ヒノキ花粉の飛散量は全国的に平均を上回ると予測されており、北海道でもシラカバ花粉の飛散量は前年の297%、平年の148%となる予想となっています。
参考:ウェザーニュース 花粉飛散予想2026
https://weathernews.jp/news/202510/010086
⚠ 今シーズンの注意点
飛散量が増えると、例年は薬を飲まずに済んでいた方でも症状が出やすくなる可能性があります。また、すでに薬を服用している方は今年は薬が効きにくいと感じて、もっと強い薬が欲しいと思うかもしれません。
このような状況でこそ、薬理学的に正確な情報に基づいた薬剤選択が重要になります。 SNSで拡散される「強さランキング・マッピング」ではなくガイドラインと科学的データに基づいた選択肢を、以下で丁寧にご説明します。
抗ヒスタミン薬の「世代」とは?
花粉などのアレルゲンが体内に入ると、肥満細胞からヒスタミンが放出され、 鼻粘膜のH1受容体に結合することでくしゃみ・鼻水・鼻づまりが引き起こされます。 抗ヒスタミン薬は、このH1受容体へのヒスタミンの結合を競合的に阻害する薬です。
第1世代
初期に開発された第1世代薬(ジフェンヒドラミン、クロルフェニラミンなど)は 脂溶性が高く分子量が小さいため、血液脳関門(BBB)を容易に通過します。 脳内のH1受容体を遮断することで眠気・判断力低下・口渇・尿閉などの副作用が生じます。
第2世代
1980年代以降に登場した第2世代薬は、分子内に親水性の官能基(カルボキシ基など)を導入することで 中枢神経への移行を大幅に低下させています。 2024年改訂の「鼻アレルギー診療ガイドライン」でも、第2世代抗ヒスタミン薬が くしゃみ・鼻汁への第一選択薬として推奨されています。
脳内H1受容体占拠率(H1RO) とは?
「眠気が出やすいかどうか」を客観的に評価する指標として、 PET(陽電子放射断層撮影)を用いた 脳内H1受容体占拠率(H1RO)というものがあります。 これは「薬が脳内のH1受容体の何パーセントを占拠しているか」を数値化したもので、 国際的な鎮静性分類の基準となっています。
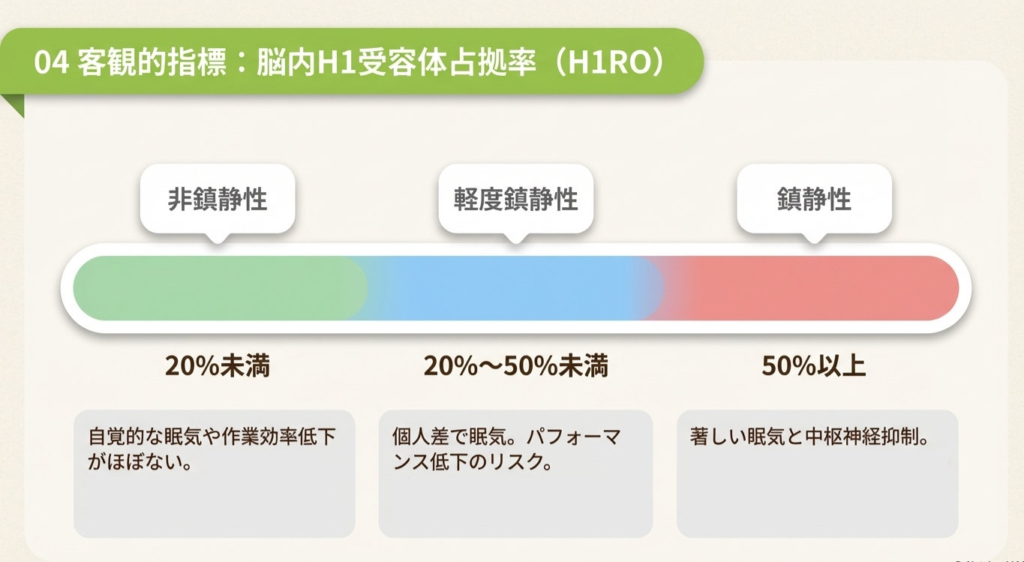
この数値が示すのは、「同じ第2世代薬でも、脳への影響は大きく異なることがある」という事実です。 例えばフェキソフェナジンの脳内占拠率は約0〜5%、一方でセチリジンは約10〜20%と2倍以上の差があります。
インペアード・パフォーマンスとは?
インペアード・パフォーマンスとは、自覚的な眠気がないにもかかわらず、 集中力・判断力・反応速度が実際には著しく低下している状態です。 研究では、第1世代薬や鎮静性の高い第2世代薬の服用後に、 反応速度や判断力が低下する可能性が報告されています。自覚症状がない場合もあるため、特によく運転される方などは十分な注意が必要です。
特に以下のような方は、なるべく脳内H1受容体占拠率が20%未満の「非鎮静性」の薬剤が望ましいでしょう。
- ・自動車・バイク・自転車を運転する方
- ・受験を控えた学生・学習パフォーマンスを維持したい方
- ・精密機械・重機を操作する職業の方
- ・判断力が求められるお仕事の方
- ・「最近頭がぼんやりする」と感じている方
「強さランキング・強さマッピング」の誤解とは?

SNS上で広まる「抗ヒスタミン薬の強さ&眠気マッピング図」の多くが、 「眠気が強い薬ほど効果が強い」という図式を暗に前提としています。 しかし、そのような図は多くの場合、薬理学的な観点から見ると必ずしも正しいとは言い切れません。
①抗ヒスタミン薬の「強さ」とは?
そもそも抗ヒスタミン薬の強さとは何なのでしょう? 薬理学における「強さ」には、受容体への結合親和性(Ki値)・最大効果(Emax)・ 血中半減期による持続時間など複数のパラメータがあります。
マリオテニスでパワータイプのクッパとトリッキータイプのテレサのどちらが強いかを横一列で比較するのが難しいのと同じように、 抗ヒスタミン薬を単純に眠気という観点だけでマッピングするのは科学的に正確ではないのです。
②「眠気=効果の証拠」ってホント?
第1世代の薬が主流だった時代は、眠気と効果は確かに連動したかもしれません。 しかし第2世代の薬の目標は「末梢(鼻)での強力な効果」と 「中枢(脳)への低移行性」の両立です。
つまり「眠気」は薬の強さの証拠ではなく、回避すべき副作用に過ぎません。 ビラスチンは脳内占拠率が極めて低い非鎮静性薬でありながら、 臨床試験において強力な症状抑制効果を示しています。 眠気ゼロ=効果ゼロではなく、眠気が強い=効果が強いとも言えないのです。
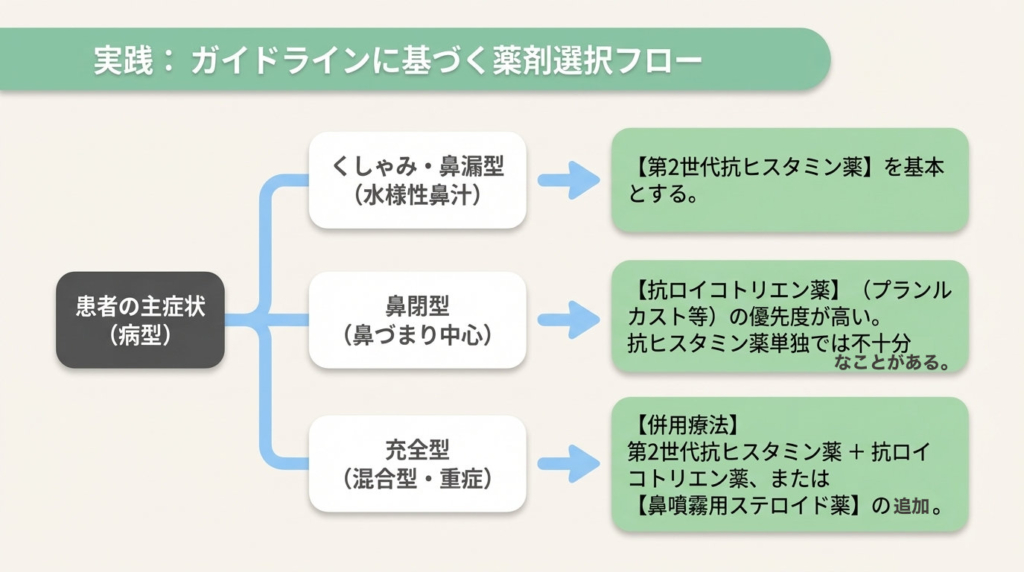
症状・体質別 薬の選び方ガイド
薬の選び方について、「どの薬が最強か」ではなく、まずは「自分の症状に最も合った薬はどれか」を考えるのが望ましいと言えるでしょう。 症状のタイプ別に選び方の目安を下図に示しました。
飲み薬だけに頼らない ― 点鼻ステロイド薬の役割
鼻噴霧用ステロイド薬は局所で直接炎症を抑えるため、くしゃみ・鼻水だけでなく難治性の鼻づまりにも効果が期待できます。鼻粘膜で作用した後に血液中で速やかに代謝されるため、全身的な副作用の心配が少ないとされています。
経口抗ヒスタミン薬群と比較して、鼻閉(鼻づまり)、鼻汁、くしゃみ、鼻のかゆみのすべての項目で有意に優れた改善を示したとの報告2)があり、ガイドラインでも点鼻ステロイド薬は中等症〜重症の花粉症に対して推奨されています。
ただし、効果発現には一定の期間(数日〜1週間)が必要であることには留意しておく必要があるでしょう。
主要薬剤の薬理プロファイル一覧
主要な抗ヒスタミン薬の特徴を一覧にまとめました3-5)。
| 薬剤名(一般名) | 鎮静性分類 | 運転制限の記載 | 用法 | 特徴・注意点 |
|---|---|---|---|---|
| フェキソフェナジン | 非鎮静性 | 記載なし | 1日2回 | 眠気が少なく忍容性が高い。フルーツジュース(OATP1A2阻害)で吸収低下。 |
| ビラスチン | 非鎮静性 | 記載なし | 1日1回空腹時 | 持続性と即効性を兼ね備えている。食後服用で吸収低下するため、空腹時(食前1時間または食後2時間)に服用。 |
| ロラタジン | 非鎮静性 | 記載なし | 1日1回食後 | 眠気が少なく忍容性が高い。効果発現に時間はかかる。 |
| デスロラタジン | 非鎮静性 | 記載なし | 1日1回 | 食事の影響を受けない。ロラタジンは吸収の関係で食後投与だが、デスロラタジンはいつでも服用可能。 |
| セチリジン | 軽度鎮静性 | 運転禁止の記載あり | 1日1回就寝前(錠剤:7~15歳未満には1日2回朝・就寝前) | 眠気が少なく忍容性が高い。腎排泄型のため腎機能注意。 |
| レボセチリジン | 非鎮静性 | 運転禁止の記載あり | 1日1回就寝前 | セチリジンの改良版。抗ヒスタミン薬としての作用活性が高い。 |
| オロパタジン | 非鎮静性 | 運転禁止の記載あり | 1日2回朝・就寝前 | 臨床的有用性が高い。強力なH1受容体拮抗作用に加え、ケミカルメディエーター遊離抑制作用を併せ持つ。 |
| ベポタスチン | 非鎮静性 | 注意させる | 1日2回 | 1日2回服用が必要だが、最高血中濃度到達時間1.4時間、消失半減期が約2.4時間と短く、素早く効いて素早く抜ける。 |
| ルパタジン | 非鎮静性 | 運転禁止の記載あり | 1日1回 | 抗ヒスタミン作用に加え、炎症メディエーターであるPAF(血小板活性化因子)を阻害。特に鼻閉(鼻づまり)を伴うアレルギー性鼻炎に対して強みを持つ。 |
| ケトチフェン | 鎮静性 | 運転禁止の記載あり | 1日2回朝・就寝前 | 第1世代に近い特性。強い眠気。現在は点眼・点鼻や小児の補助的併用が多い。 |
まとめ
① 「眠気が強い薬=効果が強い薬」という認識は必ずしも正確ではありません。
② 脳内H1受容体占拠率(H1RO)20%未満の非鎮静性薬でも、十分な効果が期待できます。
③ 自覚症状がなくても脳の機能が低下する「インペアード・パフォーマンス」に注意が必要です。
④ 症状のタイプ(くしゃみ・鼻水型 vs 鼻づまり型)によって最適な薬は異なります。
⑤ 鼻噴霧用ステロイド薬は全身副作用が少なく、難治性の鼻づまりにも効果が期待できます。
【免責事項】 本コラムは一般的な情報提供を目的としており、特定の薬剤の使用を推奨・指示するものではありません。 薬の変更や使用に際しては、必ず医師・薬剤師にご相談ください。
参考文献
(1)日本耳鼻咽喉科免疫アレルギー感染症学会編, 鼻アレルギー診療ガイドライン 2024年版, 金原出版, 2024
(2)Juel-Berg N, et al. Intranasal corticosteroids compared with oral antihistamines in allergic rhinitis: A systematic review and meta-analysis. Am J Rhinol Allergy. 2017 Jan 1;31(1):15-22.
(3)堀 正二ほか編, 治療薬ハンドブック2026, じほう, 2026
(4)Phinyo P, et al. Comparative Efficacy and Acceptability of Licensed Dose Second-Generation Antihistamines in Chronic Spontaneous Urticaria: A Network Meta-Analysis. J Allergy Clin Immunol Pract. 2021 Feb; 9(2): 956-970.e57.
(5)各種添付文書






